Herzklappenersatz
Welche Art Herzklappen gibt es?
Es wird grundsätzlich zwischen mechanischen und biologischen Herzklappen (Prothesen) unterschieden. Der Kern der mechanischen Prothesen ist meist aus Pyrolytcarbon (gehärteter Graphit), der Nahtring besteht aus doppeltem Velour-Polyester, hergestellt. Es gibt verschiedene Formen. Heute werden weltweit aber meistens die sogenannten «Doppel-Flügel»-Prothesen verwendet (Abb. 1). Sie zeichnen sich durch eine besonders gute Hämodynamik (Strömungswiderstand im Blutfluss), eine hohe Zuverlässigkeit und sehr lange Lebensdauer mit einer niedrigen Komplikationsrate aus.
Biologische Herzklappen sind aus tierischem Gewebe aufgebaut. Es handelt sich dabei entweder um Aortenklappenflügel von Schweinen (porcine Klappe) oder um Klappen, welche aus dem Herzbeutel von Rindern gefertigt werden (bovine Klappe, Abb. 2). Diese Klappen werden im Vorfeld chemisch behandelt – ähnlich dem Gerbvorgang – damit keine Abstossungsreaktion von Seiten des Patienten auftritt. Meistens wird die Klappe auf einem Gerüst (Stent) befestigt, der von einer Polyestermanschette umgeben ist, um das Einnähen zu erleichtern.

Abb. 1
Künstliche Herzklappe
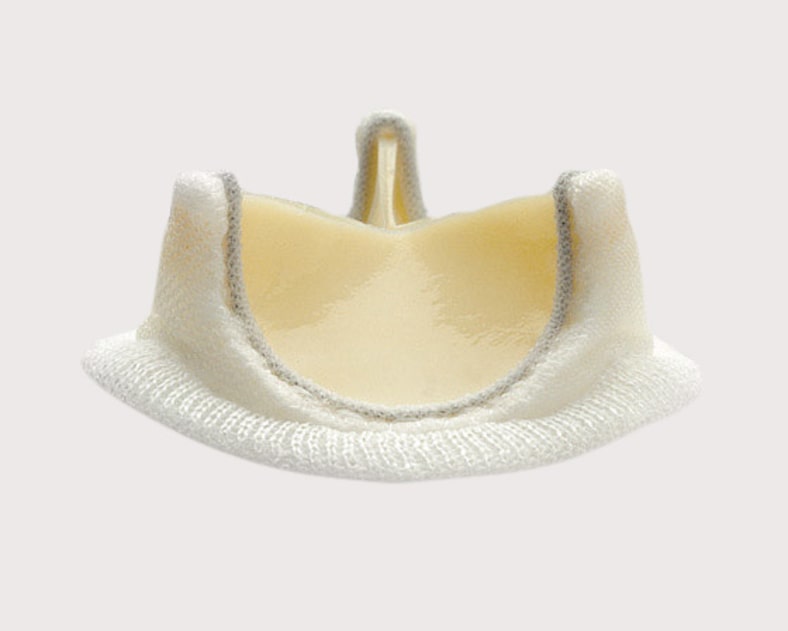
Abb. 2
Biologische Herzklappe
Was sind die Vor- und Nachteile der verschiedenen Klappentypen?
Der Vorteil von mechanischen Herzklappen ist eine praktisch unbegrenzte Lebensdauer. Ein Nachteil ist, dass lebenslang eine gerinnungshemmende Behandlung mit Medikamenten (sog. Antikoagulation, z. B. mit Marcoumar®) durchgeführt werden muss. Dies ist notwendig um die Bildung von Blutgerinnseln an der Oberfläche der künstlichen Herzklappe zu verhindern. Patienten mit modernen mechanischen Herzklappen können im MRI (Magnetresonanztomographie) untersucht werden.
Der Vorteil von biologischen Klappen liegt darin, dass, ausser in den ersten drei Monaten nach Operation, keine Antikoagulation notwendig ist. Ein Nachteil hingegen ist die beschränkte Lebensdauer (grober Durchschnitt ca. 12 Jahre), weil Verkalkung und Materialermüdung die Funktionsfähigkeit der Klappensegel beeinträchtigen. Deshalb werden biologische Klappen bevorzugt bei älteren Patienten eingesetzt.
Was ist ein Homograft?
Homografts sind menschliche Herzklappen, welche Leichen entnommen worden sind. Sie haben die gleichen Vorteile wie biologische Herzklappen, im Vergleich zu diesen sind sie jedoch von längerer Haltbarkeit. Nachteile sind die geringe Verfügbarkeit und eine aufwendigere Operationstechnik. Die Verwendung von Homografts ist deshalb speziellen Indikationen vorbehalten (z. B. Kindern).
Wie geht eine Herzoperation vor sich?
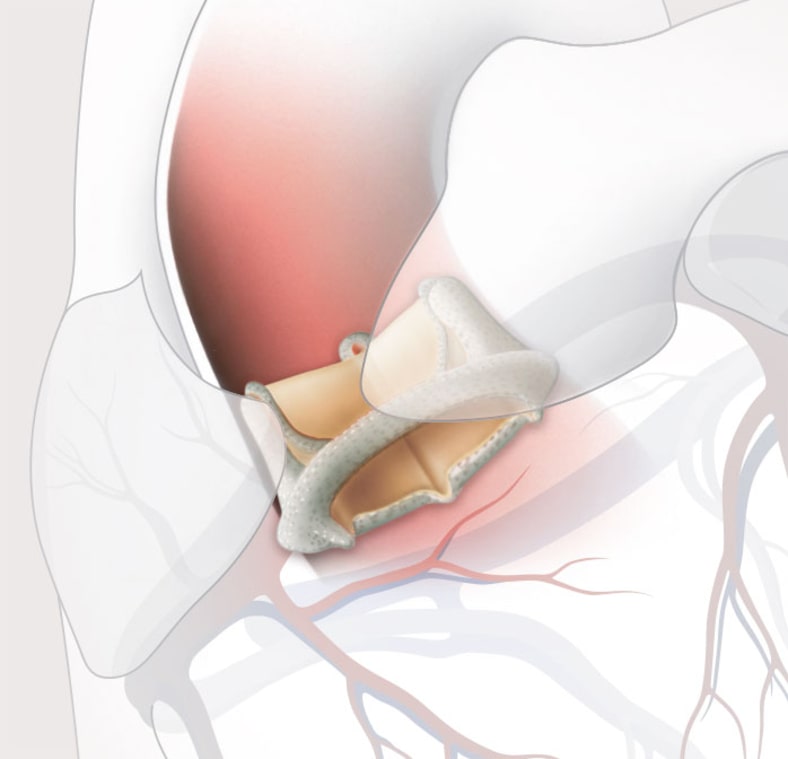
Die Herzklappenoperation ist eine Operation am offenen Herzen und wird in Vollnarkose durchgeführt. Nach Eröffnen des Brustkorbes mit Durchtrennung des Brustbeines (mediane Sternotomie) wird das Herz dargestellt und die Herz-Lungen-Maschine (HLM) angeschlossen. Das Herz wird mit Hilfe einer speziellen Lösung (Kardioplegie) stillgelegt. Die HLM übernimmt die Pumpfunktion des Herzens und reichert das Blut mit Sauerstoff an. Im Folgenden eröffnet der Chirurg die Hauptschlagader (beim Aortenklappenersatz) bzw. den linken Vorhof (beim Mitralklappenersatz) und schneidet die erkrankte Herzklappe heraus. Passend zur herausgeschnittenen Klappe wird eine entsprechende Klappengrösse gewählt und entweder fortlaufend oder mit mehreren einzelnen Nähten eingenäht (Abb. 3 und 4).
Nach Beendigung der Operation übernehmen langsam Herz und Lunge wieder ihre Funktion und die HLM wird gestoppt. Das Operationsresultat wird anschliessend noch im Operationssaal mit Hilfe der transösophagealen Echokardiographie kontrolliert. Der Brustkorb wird anschliessend mit mehreren Drähten und Fäden verschlossen. Insgesamt dauert eine Herzklappenoperation rund 2,5 Stunden.
Als alternativer Zugang – insbesondere zur Mitralklappe – hat sich in den letzten Jahren der minimalinvasive Zugang über eine Minithorakotomie (seitliche Brustwand rechts) etabliert. Die Operation wird bei dieser Technik videoendoskopisch durchgeführt (siehe Kapitel Mitralklappenrekonstruktion).
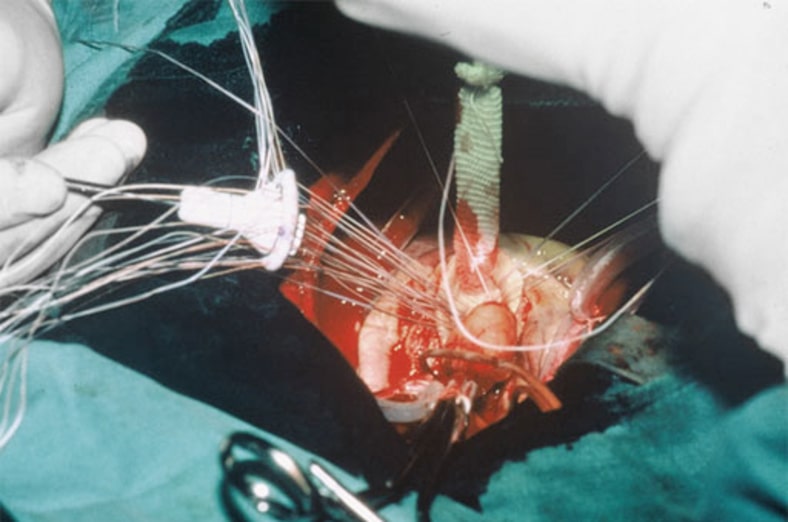
Abb. 3 Einnähen einer mechanischen Herzklappenprothese mit einzelnen Fäden

Abb. 4 Die mechanische Herzklappe ist eingenäht und sitzt am richtigen Ort
Gibt es Alternativen zum offenen konventionellen Klappenersatz?
Für den Ersatz der erkrankten Aortenklappe bietet sich als Alternative zur offenen Herzoperation mit Hilfe der HLM seit wenigen Jahren der katheterinterventionelle Klappenersatz an. Bei diesem Verfahren kann auf die HLM verzichtet werden. Die Klappe wird am schlagenden, voll funktionsfähigen Herzen eingesetzt. Dieses Operationsverfahren ist jedoch nur für Patienten mit einem sehr hohen Operationsrisiko für die offene konventionelle Klappenoperation bestimmt. Seit 2002 wird diese Operationsmethode mit gutem Erfolg bei älteren kritisch kranken Patienten klinisch erprobt. Beim interventionellen Aortenklappenersatz ist die Klappenprothese in einem gefalteten Zustand an der Spitze eines Katheters fixiert. Die Klappe wird entweder antegrad (über das venöse Gefässsystem), retrograd (über das arterielle Gefässsystem) oder transapikal (über die Herzspitze via Minithorakotomie) über die eigene Herzklappe eingebracht. Die eigene verengte Aortenklappe wird an Ort und Stelle belassen und durch Expansion der Klappenprothese an die Aortenwand gedrückt. Aktuell befinden sich zwei Klappentypen in breiter klinischer Anwendung: die ballonexpandierbare Carpentier-Edwards SAPIEN™-Bioprothese aus Rinderperikard (Edwards Lifesciences, Irvine, USA) in den Grössen 23 mm und 26 mm für den transfemoralen und transapikalen Zugang (Abb. 5) und die selbstexpandierbare CoreValve-Bioprothese aus Schweineperikard (CoreValve, Irvine, USA) in den Grössen 26 mm resp. 29 mm für den transfemoralen Zugang (Abb. 6).
Wie bereits erwähnt, lassen sich beide biologischen Klappen nach vorgängiger Aufdehnung der eigenen Klappe (Valvuloplastie) am schlagenden Herzen implantieren. Zusätzlich erfolgt bei der Implantation eine hochfrequente Stimulation der Herzkammer zur Verminderung des Blutausstroms aus dem Herzen und somit zur exakteren Positionierung der Prothese während des Expansionsvorgangs. Wesentlicher Unterschied der beiden Methoden ist die Notwendigkeit einer Allgemeinanästhesie mit maschineller Beatmung beim transapikalen Zugang, was die Anwendbarkeit insbesondere bei schweren Lungenerkrankungen einschränkt. Hingegen ist sie eine gute Alternative bei Patienten mit kleinen peripheren Gefässdurchmessern, schwerer peripherer arterieller Verschlusskrankheit, Verkalkungen im Aortenbogen oder bei Porzellanaorta.
Patienten mit einer Katheterklappe müssen nach dem Eingriff nicht antikoaguliert werden und erhalten eine Kombination mit zwei Thrombozytenaggregationshemmern (Aspirin® cardio und Plavix®).
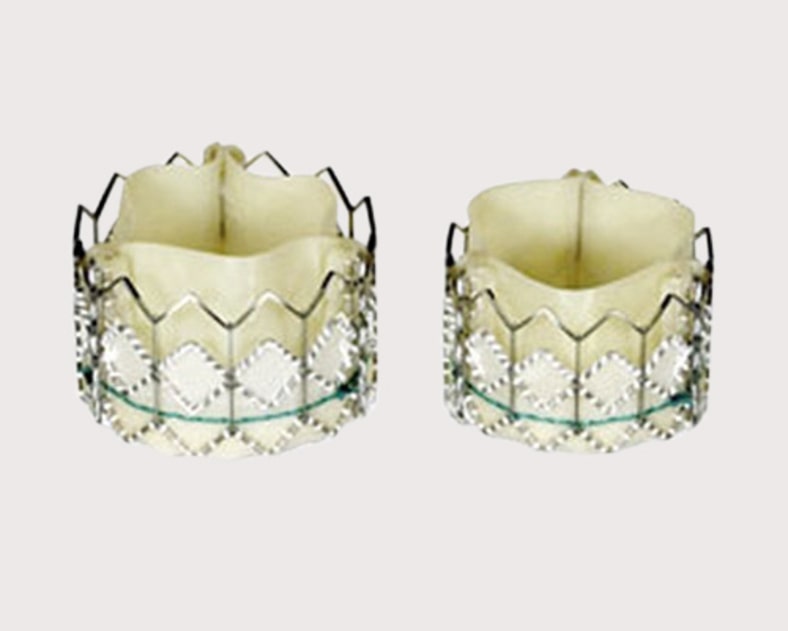
Abb. 5
CE SAPIENTM Bioprothese

Abb. 6
CoreValveTM Bioprothese
Welche Komplikationen können auftreten?
Insgesamt sind klappenbedingte Komplikationen sehr selten. Bei mechanischen Herzklappen besteht auf Grund der oralen Antikoagulation ein erhöhtes Risiko Blutungen zu entwickeln. Bei exakter Einstellung der gerinnungshemmenden Therapie ist dieses Risiko jedoch nur marginal höher als bei gesunden, nicht operierten Personen. Als weitere Komplikationen können bei ungenügender Blutverdünnung Gerinnsel mit nachfolgender Verschleppung derselben (Thromboembolie) auftreten. Ausserdem können in seltenen Fällen Klappenentzündungen (bakterielle Endokarditis) mit Klappendefekten oder Leckagen im Nahtring beobachtet werden. Eine bakterielle Prothesenendokarditis kann schwerwiegende gesundheitliche Folgen haben und muss sofort mit einer mehrwöchigen antibiotischen Therapie behandelt werden. Nicht immer kann damit aber eine erneute Klappenoperation vermieden werden.
Patienten mit einer Katheterklappe unterliegen einem ganz spezifischen periprozeduralen Risiko. Es umfasst u.a. das Risiko von Gefässverletzungen durch die Einführungsschleuse, der Fehlpositionierung der Klappe mit unterschiedlich ausgeprägter Undichtigkeit, der Verlegung von Herzkranzgefässen oder Notwendigkeit einer Herzschrittmacherimplantation wegen Reizleitungsstörungen. Im Vorfeld eines katheterinterventionellen Klappenersatzes müssen diese spezifischen Gefahrenmomente in ihrer Gewichtung und Häufigkeit ausführlich diskutiert werden.
Mechanische Herzklappe und orale Antikoagulation?
Das Leben mit einer künstlichen Herzklappe schränkt die Lebensqualität nicht ein, es bedarf jedoch gewisser Vorsichtsmassnahmen. Eine dieser Massnahmen ist die lebenslange Einnahme von Medikamenten zur Antikoagulation (Gerinnungshemmung). Die künstliche Herzklappe wird vom Organismus als «fremde Oberfläche» erkannt. Damit wird im Körper eine Gerinnung angestossen, die – unbehandelt – zu Gerinnselbildung an der künstlichen Herzklappe und damit zu folgenschweren Auswirkungen auf die Gesundheit führen könnte. In der Schweiz werden zur Zeit zwei Medikamente für die orale Antikoagulation verwendet: die beiden Cumarinderivate Sintrom® (Acenocoumarol) und Marcoumar® (Phenprocoumon). Beide Medikamente sind sog. Vitamin K Antagonisten (Gegenspieler). Sie hemmen die Bildung von bestimmten Gerinnungsfaktoren, die zu ihrer Funktion das Vitamin K benötigen. Dies führt dazu, dass das Gerinnungssystem «gebremst» wird. Bei Herzklappenpatienten hat sich aufgrund der längeren Halbwertszeit und dem damit verbundenen stabileren Spiegel vor allem das Marcoumar® durchgesetzt. Bei jedem Patienten wird das Marcoumar unterschiedlich über den Darm aufgenommen. Ausserdem ist die Wirkung abhängig vom Alter, Körpergewicht und Gesundheitszustand.
Dies erklärt, warum jeder Patient eine individuelle Dosierung dieses Medikamentes benötigt und bei Therapiebeginn eine engmaschige Überwachung der Wirkung wichtig ist. Die Kontrolle erfolgt über die Bestimmung des Quick-Wertes durch labortechnische Aktivierung der Vitamin-K-abhängigen Gerinnung. Der mit dieser Methode ermittelte Quick-Wert in % ist wie folgt zu interpretieren: Ein Quick-Wert von 20% bedeutet, dass das Vitamin-K-abhängige Gerinnungssystem durch das Marcoumar nur noch 1/5 der Aktivität eines durchschnittlichen «Gesunden» besitzt. Dadurch, dass die Gerinnung «verlangsamt» ist, können einerseits (erwünschterweise) keine Blutgerinnsel entstehen, andererseits dauert (unerwünschterweise) die Blutstillung bei einer Verletzung länger. Die Halbwertszeit (die Zeit, in der die Hälfte des Medikamentes im Körper abgebaut ist) von Marcoumar beträgt 150 Stunden. Konkret bedeutet dies, dass von einer eingenommenen Marcoumar-Tablette nach ca. 6 Tagen noch eine halbe Tablette wirkt. Der Quick-Wert wird somit nur zum geringeren Teil von der Tabletteneinnahme vom Vortag beeinflusst, zum erheblich größeren Teil spielt die Medikamenteneinnahme der gesamten vergangenen Woche eine Rolle.
Was ist der INR?
Leider sind trotz sorgfältiger Analyse die Quick-Werte von Labor zu Labor unterschiedlich. Schwankungen von mehr als 1/3 bei den Quick-Werten werden im Einzelfall beobachtet. Um diese Schwankungen zu verhindern wurde bereits in den 80er-Jahren von der WHO (Weltgesundheitsorganisation) die Auflage gemacht, alle Methoden auf ein offizielles Standardserum zu normieren. Diese INR-Werte (International Normalized Ratio) unterliegen im Gegensatz zu den Quick-Werten keinen Schwankungen und sind bei allen Laborpraxen oder Selbstmessgeräten vollkommen vergleichbar. Deshalb gilt die Bestimmung des INR heute in Spital und Praxis als Standard und hat die Quick-Bestimmung endgültig abgelöst.
OAK – Medikamenteninteraktionen und Ernährung?
Interaktionen mit anderen Medikamenten gehören zu den häufigsten Gründen, warum eine OAK entgleist. Dabei kommen sowohl Über- wie Unterdosierungseffekte vor. Im klinischen Alltag ist es wichtig, an eine solche Interaktion zu denken, insbesondere wenn ein neues Medikament verschrieben, die Dosierung verändert oder ein Medikament abgesetzt wird. In diesen Fällen sollte der INR häufiger bestimmt werden, um eine Entgleisung frühzeitig zu erkennen.
Nicht direkt am INR-Wert zu erkennen, ist der Einfluss von Aspirin und nicht-steroidalen Antirheumatika. Obwohl der INR durch Einnahme dieser Medikamente nicht beeinflusst wird, steigt auf Grund der Thrombozytenfunktionshemmung und gleichzeitiger OAK das Blutungsrisiko.
Vitamin-K-reiche Nahrungsmittel können ebenfalls einen messbaren Einfluss auf die OAK haben. Eine spezielle Diät ist jedoch nicht erforderlich. Besonders reich an Vitamin K sind: Blumenkohl, Broccoli, Grünkohl, Rosenkohl, Sauerkraut, Kopfsalat, Spinat und gewisse Fleischsorten (Leber). Eine gesunde, ausgewogene Ernährung bietet im allgemeine-kardiologien keine Probleme für die Einstellung der OAK.
Massnahmen bei Überdosierung?
Die meist gefürchtete Komplikation unter OAK sind die Blutungen. Ab einer INR von 5,0 steigt das Risiko exponentiell. Dann drohen spontane Hämorrhagien (Blutungen) bis hin zu intrakraniellen Blutungen (Hirnblutung) und retroperitonealen Hämatomen. Bei einer Überdosierung (INR 5–8) ohne Blutung kann als Gegenmassnahme Vitamin K oral verabreicht werden. Die Gabe von Prothrombinkomplex – Konzentrat (PPSB) empfiehlt sich ab einer INR > 8,0.
Überdosierung ohne Blutung:
INR 5.0–8.0 Vitamin K (Konakion), 2–5mg i.v. oder oral
INR > 8.0 PPSB 20E/kgKG + Vitamin K 10mg i.v.
Überdosierung mit Blutung:
INR 2.0–5.0 PPSB 30E/kgKG + Vitamin K 5mg i.v.
INR > 5.0 PPSB 50E/kgKG + Vitamin K 10mg i.v.

